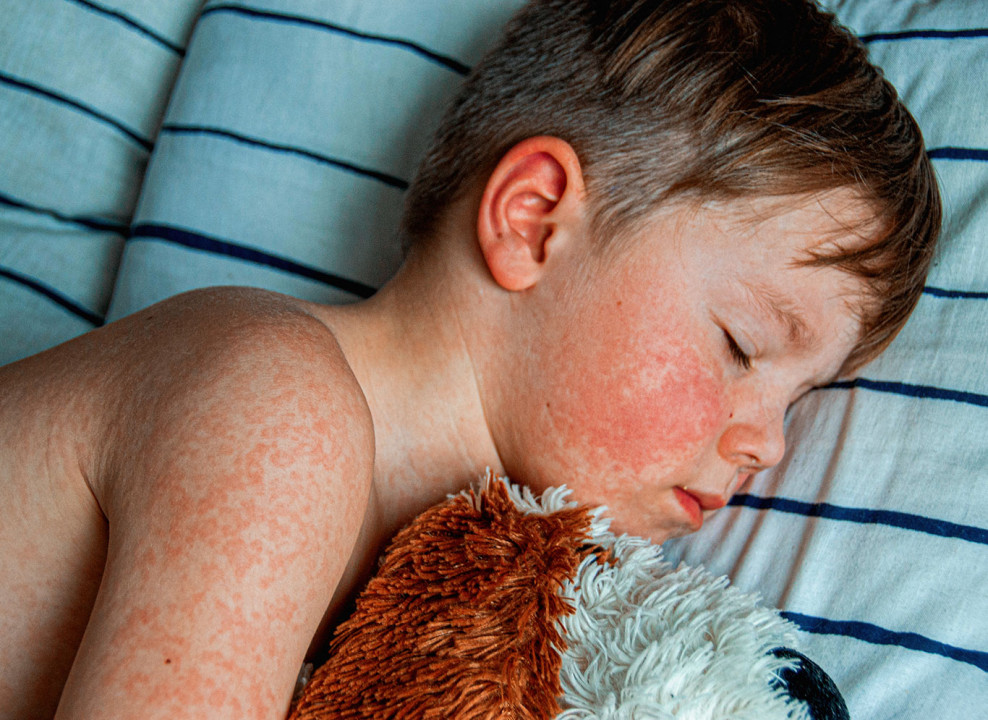
Новости о случаях заражения корью в последние месяцы регулярно приходят из разных регионов нашей страны — вспышки возникают в Петербурге, Туле, Смоленске, Краснодаре, Саратове. По мнению врачей, возникновение новых очагов связано с отказом от вакцинации.
Мы поговорили с педиатром из клиники DocDeti Кристиной Никитиной о кори, ее опасностях и необходимости прививаться.
Корь — одна из шести классических детских инфекций, характеризующихся лихорадкой, респираторными симптомами и сыпью.
Классическими детскими инфекциями с особенными признаками считаются:
Корь передается преимущественно воздушно-капельным и контактным путем. Корь очень заразна — болезнь может передаваться в общественных местах даже при отсутствии личного контакта.
Инфицированные капли из дыхательных выделений больного корью могут оставаться в воздухе до двух часов. Таким образом, болезнь может передаваться в общественных местах даже при отсутствии личного контакта. Была описана передача кори между пассажирами самолета в аэропортах и во время полета.
Инкубационный период составляет от шести до 21 дня (в среднем —13). Больной становится заразен за пять дней до появления сыпи и остается заразным еще четыре дня после ее появления.

Интересное по теме
Национальный календарь и не только: большой гид по прививкам от доказательного педиатра
Есть три основных периода:
Знаете, в чем еще коварство кори? Эта инфекция может привести к снижению иммунитета и вторичным инфекциям, которые играют важную роль в смертности от кори. То есть не только сама корь, но и ее последствия могут быть очень серьезны для организма ребенка. Такая иммуносупрессия может сохраняться до нескольких месяцев после перенесенной кори.
Интересное по теме
Доказано: корь понижает иммунитет к другим инфекциям
Обычно после появления типичной сыпи диагноз очевиден. Чаще всего мы все же его подтверждаем, больше с эпидемиологической точки зрения, чтобы зафиксировать вспышку и не допустить распространения.
Как и при многих других вирусных инфекциях, специфического лечения кори нет. Доступна только симптоматическая терапия, то есть соблюдение баланса жидкости, жаропонижающее, лечение конкретных жалоб и осложнений, если они случаются.
Есть данные, что прием витамина А снижает риск осложнений, поэтому его можно рекомендовать при тяжелом течении. Есть еще несколько препаратов, которые имеют потенциально положительный эффект, но пока ведутся исследования.
Иммунитет после кори пожизненный, описаны один или два случая повторной кори у переболевшего человека, но это скорее казуистика.
Профилактика кори — в первую очередь вакцинация.
Корь была невероятно распространена во всем мире и ежегодно от нее или ее осложнений умирало около двух миллионов человек. Все потому, что это вирусная инфекция, а с лекарствами против вирусов, как вы знаете, у нас туго. Плюс после себя она оставляет снижение иммунитета на некоторое время, так что переболевшие дети могут заболевать еще какими-то серьезными инфекциями.
Вакцину разработали в 50-х годах прошлого века, а широкую распространенность она приобрела в 60-х. За это время распространенность кори снизилась в тысячи раз.
Сейчас корь встречается преимущественно в районах с низким уровнем вакцинации, особенно в условиях ограниченных ресурсов. И некоторые родители задают вопрос: а зачем нам вакцинироваться, если корь сейчас встречается очень редко?
Во-первых, регулярно происходят вспышки кори. Во-вторых, чтобы победить эту инфекцию и остановить ее распространение, необходимо создать популяционный иммунитет более 95 процентов. Люди, не вакцинирующие своих детей и себя, прежде всего надеются на коллективный иммунитет, но если каждый будет так делать, то от этого иммунитета ничего не останется. Каждый раз при его снижении в тех или иных местах мы получаем вспышку. Из-за сovid многие дети не получили нужных доз вакцины и корь стала встречаться гораздо чаще.
95 процентов после введения одной дозы и 96 — после двух. Такая небольшая разница связана с тем, что вакцина против кори — живая и даже одна доза дает высокий уровень защиты. Вторая здесь выполняет подчищающую функцию, то есть иммунизирует тех детей, у которых по какой-то причине не сработала первая.
Соответственно, риск заболеть после прививки есть (ни одна вакцина не имеет стопроцентной эффективности), но он очень мал. И даже при наличии инфекции, привитый человек перенесет ее легче и без осложнений.
В РФ принята схема двухразовой вакцинации в год и шесть лет. Вакцинация дает, так же как и болезнь, пожизненный иммунитет и ревакцинация не требуется.
Что касается взрослых — им нужна вакцинация, если они не болели и не были двукратно вакцинированы (или если сведений о вакцинации вообще нет).
Это риторический вопрос, на который у меня нет ответа.